بیماری سیفلیس چیست؟
سیفلیس (syphilis) یک عفونت باکتریایی است که معمولا از طریق رابطه جنسی منتقل میگردد. این بیماری با یک زخم بدون درد شروع شده که معمولا روی آلت تناسلی، راست روده (قسمت انتهایی روده بزرگ) یا دهان ایجاد میشود. این بیماری از طریق تماس پوست یا غشای مخاطی با این زخمها از فردی به فرد دیگر انتقال مییابد.
پس از ایجاد عفونت اولیه و آلوده شدن شخص به این بیماری، باکتری سیفلیس میتواند سالها به صورت غیرفعال و خاموش در بدن فرد باقی بماند.
در صورتی که بیماری سیفلیس در مرحله اولیه خود باشد، قابل درمان بوده و گاهی اوقات حتی با یک بار تزریق پنیسیلین میتوان آن را برطرف نمود. در صورتی که سیفلیس درمان نشود، میتواند آسیبهای جدی به قلب، مغز یا سایر ارگانهای بدن وارد کرده و جان بیمار را به خطر بیندازد. بیماری سیفلیس میتواند از طریق مادر به جنین نیز انتقال یابد.
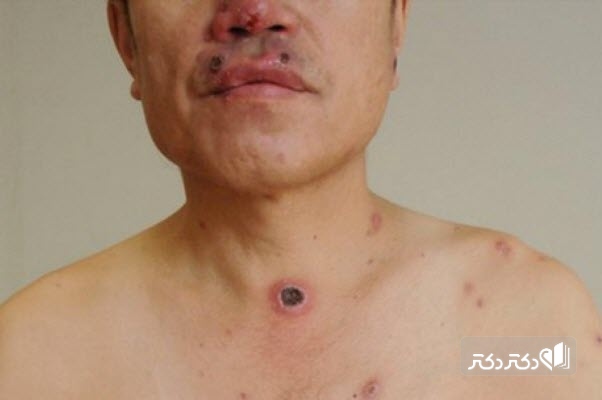
علائم سفلیس
بیماری سیفلیس دارای مراحل مختلفی است که در هر مرحله علائم متفاوتی دارد؛ اما در روند پیشرفت این بیماری، ممکن است مراحل همپوشانی داشته باشند، بنابراین علائم به وجود آمده در بدن بیمار همیشه در یک ترتیب مشخص به وجود نمیآیند. ممکن است شخصی به این بیماری مبتلا شود، اما تا چندین سال هیچ گونه علائمی در بدن او پدیدار نشود. در ادامه به بررسی علائم این بیماری در هر سطح خواهیم پرداخت:
- سیفلیس اولیه:
نخستین علامت بیماری سفلیس، ایجاد زخم کوچکی است که با نام شانکر (Chancre) شناخته میشود. این زخم در محلی به وجود میآید که باکتری از آنجا وارد بدن شده است. با اینکه در اکثر افراد مبتلا به این بیماری تنها یک شانکر به وجود میآید، اما در مواردی نیز ممکن است چندین شانکر در بدن بیمار مشاهده شود. شانکر معمولا سه هفته پس از قرارگرفتن در معرض باکتری سیفلیس به وجود میآید. بسیاری از افراد متوجه وجود شانکر در بدنشان نمیشوند زیرا این زخم علاوه بر اینکه با هیچ گونه دردی همراه نیست، ممکن است در نقاطی مخفی مانند داخل واژن یا راست روده ایجاد شود. زخم ایجاد شده به صورت خودکار پس از گذشت سه تا شش هفته از بین خواهد رفت.
- سیفلیس ثانویه:
چند هفته بعد از محو شدن شانکر، ممکن است راشهای پوستی در قسمت میانی بدنتان ایجاد شود. این راشها در نهایت به کل بدنتان، حتی کف دستها و کف پاها نیز سرایت میکند. معمولا این راشها بدون خارش هستند و ممکن است با ایجاد زخمهای زگیل مانند در دهان یا ناحیه تناسلی همراه باشند. بعضی از بیماران ممکن است در این سطح از بیماری، ریزش مو، دردهای عضلانی، تب، گلودرد و تورم غدد لنفاوی را نیز تجربه کنند. این علائم ممکن است در طول چندین هفته از بین بروند یا اینکه به صورت مداوم حدود یک سال رفت و آمد داشته باشند.
- سیفلیس نهفته:
در صورتی که بیماری سیفلیس در بدن شما درمان نشود، از مرحله ثانویه وارد مرحله سیفلیس نهفته میشود که در آن هیچ گونه علائمی از خود نشان نمیدهد.
مرحله سیفلیس نهفته میتواند تا سالها ادامه پیدا کند. هنگامی که بیمار در این مرحله قرار میگیرد، علائم و نشانههای بیماری ممکن است بازگشت نداشته باشند یا اینکه بیماری به مرحله سوم خود وارد شود.
- مرحله سوم:
حدود ۱۵ تا ۳۰ درصد افرادی که به سیفلیس مبتلا میشوند و آن را درمان نمیکنند، وارد مرحله سوم این بیماری میشوند.
در مرحله سوم که مرحله آخر سیفلیس نیز هست، بیماری میتواند به مغز، اعصاب، چشم، قلب، رگهای خونی، کبد، استخوانها و مفاصل آسیب وارد کند. این مشکلات ممکن است سالها پس از گرفتن بیماری و درمان نکردن آن در بدن فرد ایجاد شوند.
- نوروسفلیس:
بیماری سیفلیس در هر مرحلهای میتواند در بدن گسترش یافته و در کنار سایر آسیبهایی که به بدن وارد میکند، باعث آسیب دیدگی مغز، اعصاب (نوروسفلیس) و چشمها (سیفلیس چشمی) شود.
- سیفلیس مادرزادی:
در کودکانی که مادر آنها به بیماری سیفلیس مبتلا است، ممکن است این بیماری از طریق جفت جنین (عضوی که با بند ناف به جنین متصل است) یا هنگام زایمان به آنها منتقل گردد. اکثر نوزادانی که به سیفلیس مادرزادی مبتلا هستند هیچ گونه علائمی از این بیماری ندارند، اگرچه در مواردی وجود راشهای پوستی در کف دست یا کف پا گزارش شده است.
از جمله علائمی که بعدها ممکن است به سراغ این بیماران بیاید میتوان به ناشنوایی، تغییر شکل دندانها و بینی زینی شکل اشاره نمود. در کودکان مبتلا به سیفلیس مادرزادی، زایمان زودرس، مرگ هنگام زایمان و مرگ پس از زایمان نیز مشاهده میشود.
چه زمانی برای بیماری سیفلیس به پزشک مراجعه کنیم؟
در صورت مشاهده هرگونه ترشح، زخم یا راش پوستی در بدن شما یا فرزندتان، به خصوص در ناحیه کشاله ران، با پزشک خود تماس گرفته و از او مشورت بگیرید.

علت سفلیس
علت ایجاد بیماری سفلیس، یک باکتری به نام ترپونما پالیدوم است.
رایجترین حالت انتقال این بیماری از طریق تماس با زخم فرد مبتلا حین رابطه جنسی است.
باکتریهای بیماری، از طریق زخمهای کوچک، خراشهای پوستی یا غشای مخاطی وارد بدن فرد میشوند. بیماری سیفلیس در مرحله اولیه، ثانویه و گاهی اوقات اوایل دوره نهفته خود مسری بوده و میتواند از فرد بیمار به فرد دیگری منتقل گردد.
یکی دیگر از راههای نه چندان رایج انتقال بیماری سفلیس، تماس مستقیم و نزدیک محافظت نشده با شخصی است که در مرحله فعال و قابل انتقال این بیماری قرار دارد.
بیماری سیفلیس از طریق استفاده از یک سرویس بهداشتی، وان حمام، لباس، دستگیره در، استخر و غذا خوردن در ظروف مشترک منتقل نمیشود. این بیماری پس از درمان کاملا در بدن شما از بین رفته و دیگر ظاهر نخواهد شد، اما همچنان این امکان وجود دارد که باکتری آن از طریق تماس با زخم سیفلیس یک فرد مبتلا وارد بدنتان شده و دوباره به آن مبتلا شوید.
چه عواملی باعث افزایش خطر ابتلا به سیفلیس میشود؟
- انجام رابطه جنسی پرخطر (بدون محافظت و رعایت مسائل بهداشتی)
- رابطه جنسی با چندین شخص مختلف
- مردانی که با همجنس خود رابطه جنسی دارند.
- افرادی که به بیماری ایدز مبتلا هستند.
عوارض بیماری سفلیس
سیفلیس بیماری است که اگر رها شده و درمان نشود میتواند آسیبهای شدیدی را به بدن شما وارد کند.
این بیماری میتواند شانس ابتلای شما به ایدز را افزایش دادن و برای زنان در دوران بارداری مشکلات مختلفی به وجود آورد. درمان بیماری باعث جلوگیری از آسیب رساندن آن به بدنتان در آینده خواهد شد، اما نمیتواند آسیبهایی که تاکنون به بدنتان وارد شده است را از بین ببرد.
در ادامه به عوارض و آسیبهای این بیماری خواهیم پرداخت:
غدد و برجستگیهای کوچک:
در مرحله نهایی سفلیس، غدد و برجستگیهای کوچکی به نام گوم (Gumma) در پوست، استخوانها، کبد یا سایر ارگانهای بدن فرد مبتلا ایجاد میشود. معمولا گومها پس از درمان بیماری با آنتیبیوتیک از بین خواهند رفت.
مشکلات عصبی:
بیماری سیفلیس میتواند برای سیستم عصبی بدن شما مشکلاتی ایجاد کند که از جمله آنها میتوان به موارد زیر اشاره نمود:
- سردرد
- سکته
- مننژیت (سرسام)
- از دست دادن شنوایی
- مشکلات بینایی، از جمله نابینایی
- زوال عقل
- از دست دادن احساس درد و دما
- ناتوانی جنسی در مردان
- بی اختیاری مثانه
مشکلات قلبی عروقی:
یکی از مشکلاتی که این بیماری در بدن شما به وجود میآورد، برآمدگی آئورت (مهمترین شریان بدن) یا سایر رگهای خونی بوده که به آن رگ برآمدگی یا آنوریسم نیز میگویند. همچنین بیماری سیفلیس میتواند به دریچههای قلب شما نیز آسیب وارد کند.
ابتلا به ایدز:
افراد بزرگسالی که به بیماری مقاربتی سیفلیس یا سایر زخمهای تناسلی مبتلا هستند، به صورت تخمینی بین دو تا پنج برابر بیشتر از سایر افراد در خطر ابتلا به ایدز هستند. زخم ناشی از بیماری سیفلیس میتواند به راحتی خونریزی کرده و در نتیجه، بستر مناسبی برای ورود بیماری ایدز حین رابطه جنسی ایجاد کند.
مشکلات بارداری و زایمان:
در صورتی که باردار و مبتلا به سیفلیس باشید، میتوانید بیماری سیفلیس را به جنین درون رحم خود منتقل کنید. سیفلیس مادرزادی به شدت خطر سقط جنین، مرگ نوزاد هنگام زایمان یا چند روز پس از زایمان را افزایش میدهد.
روشهای پیشگیری از ابتلا به سفلیس
در حال حاضر هیچ گونه واکسنی برای بیماری سیفلیس وجود ندارد و برای پیشگیری از ابتلا به این بیماری میتوانید موارد زیر را انجام دهید:
- پرهیز از رابطه جنسی یا ازدواج:
تنها راه مطمئنی که برای پیشگیری از ابتلا به سیفلیس وجود دارد، خودداری از انجام رابطه جنسی است. دومین راه امنی که برای پیشگیری از این بیماری وجود دارد، داشتن رابطه جنسی تنها با یک نفر، به صورتی که هر دو نفر تنها با شریک خود رابطه جنسی داشته و هیچکدام از آنها به سیفلیس مبتلا نباشند است.
- استفاده از کاندوم لاتکس:
استفاده از کاندوم حین رابطه جنسی، خطر قرار گرفتن در معرض باکتری سیفلیس را کاهش میدهد، به شرطی که زخم در محلی باشد که توسط کاندوم پوشیده شود.
- پرهیز از مصرف مواد روانگردان:
سوء مصرف مشروبات الکلی و مواد روانگردان توانایی تصمیم گیری صحیح شما را کاهش داده و میتوانند شما را به سمت رفتارهای جنسی ناامن سوق دهد.
- اطلاع رسانی به شریک جنسی و اقدامات پیشگیرانه:
در صورتی که نتیجه تست سیفلیس شما مثبت شد، تمامی شریکهای جنسی شما در سه ماه تا یک سال گذشته (از جمله شریک جنسی کنونی) باید از این جریان باخبر شده و تست این بیماری را انجام دهند؛ در صورتی که آنها نیز به این بیماری مبتلا بودند میتواند آن را درمان کرده و دچار عوارض سنگین نشوند. هشدار دادن به شریکهای جنسی، چه به صورت عادی و چه به صورت مخفیانه میتواند به جلوگیری از گسترش بیماری سیفلیس کمک کند. همچنین انجام این کار، افراد آلوده را به سمت مشورت با پزشک و انجام روند درمانی صحیح برده و از آنجایی که امکان ابتلا دوباره به این بیماری وجود دارد، با خبر دادن به شریکهای جنسی شانس خود را برای ابتلای مجدد کاهش میدهید.
- غربالگری زنان باردار:
مردم ممکن است بدون اینکه بدانند به بیماری سیفلیس دچار شوند. با توجه به اثرات اغلب مرگباری که این بیماری روی جنین دارد، جامعه پزشکی در این زمینه پیشنهاد میکند که غربالگری ابتلا به سیفلیس برای تمامی زنان باردار انجام شود.
سیفلیس چگونه تشخیص داده میشود؟
بیماری سیفلیس از طریق آزمایشهای زیر تشخیص داده میشود:
آزمایش خون:
در صورت بررسی نمونه خون بیمار میتوان آنتیبادیهای ساخته شده توسط بدن برای مقابله با عفونت را مشاهده نمود. آنتیبادیهای ساخته شده توسط بدن برای مبارزه با باکتریهای عامل سیفلیس تا سالها در بدن شما باقی خواهند ماند.
آزمایش مایع مغزی نخاعی:
در صورتی که علائم مشکوک در زمینه ابتلای شما به سیفلیس عصبی مشاهده شود، ممکن است پزشک برای شما این آزمایش را تجویز کند. در این آزمایش از مایع مغزی نخاعی بیمار که از طریق روشی به نام پونکسیون کمری انجام میگردد، نمونه برداری خواهد شد.
پس از انجام معاینات لازم، پزشک ممکن است برای شریک جنسی شما نیز آزمایشات لازم را تجویز کند تا هم خیال او از این مسئله راحت گردد و هم اینکه از گشترش این بیماری جلوگیری شود.
درمان سفلیس
بیماری سفلیس، در صورتی که در مراحل اولیه خود در بدن شناسایی شود، به راحتی قابل درمان خواهد بود. روش رایج و مورد استفاده در تمامی مراحل این بیماری، استفاده از پنیسیلین است.
پنی سیلین یک ماده آنتی بیوتیک بوده که میتواند باکتریهای عامل ایجاد سیفلیس در بدن شما را از بین ببرد.
در صورت حساسیت به پنی سیلین، پزشک شما ممکن است یک آنتی بیوتیک دیگر یا حساسیت زدایی نسبت به پنیسیلین را برای شما تجویز کند.
در صورتی که سفیلیس بدن بیمار در مرحله اولیه، ثانویه یا اوایل دوره نهفته خود (کمتر از یک سال) باشد، پزشک برایتان یک بار تزریق پنیسیلین را تجویز میکند. در صورتی که این بیماری بیش از یک سال در بدن فرد باشد، به دوز بالاتری از دارو نیاز خواهد بود.
تنها تجویزی که برای زنان باردار مبتلا به سیفلیس انجام میشود، پنیسیلین است. زنانی که بدن آنها به این دارو حساسیت دارد، برای درمان ابتدا تحت فرآیند حساسیت زدایی پنیسیلسین قرار خواهند گرفت. حتی در صورتی که سیفلیس موجود در بدن شما در دوران بارداری درمان شود، پس از به دنیا آمدن نوزاد آزمایش سیفلیس از او گرفته شده و در صورت ابتلا، آنتیبیوتیکهای لازم برایش تجویز خواهد شد.
در نخستین روز شروع درمان ممکن است عکسالعملی تحت عنوان واکنش پاریش-هرکس هایمز (واکنشی که بدن به اندوتوکسین نشان میدهد) را در بدن خود تجربه کنید. علائم و نشانههای این واکنش شامل تب، لرز، حالت تهوع، درد شدید و سردرد میشود. علائم به وجود آمده به دلیل این واکنش، معمولا بیش از یک روز در بدن نمیمانند.

پس از درمان سیفلیس چه کنیم؟
پس از طی کردن روند درمان، پزشک از شما انجام موارد زیر را میخواهد:
- انجام معاینات و آزمایشات دورهای خون برای اطمینان از اینکه بدنتان به دوز معمولی پنیسیلین به درستی پاسخ میدهد. برنامه دقیق پس از درمان، بستگی به این دارد که بیماری سیفلیس بدن شما در چه مرحلهای از پیشرفت قرار داشت.
- پرهیز از برقراری رابطه جنسی با شریک جنسی جدید، تا زمانی که روند درمان به طور کامل به اتمام برسد. در طول روند درمان، میزان عفونت درمان شده و از بین رفته در بدنتان از طریق آزمایشهای خون دورهای مشخص خواهد شد.
- به شریک جنسی خود در مورد بیماریتان اطلاع دهید تا اوهم آزمایشهای مربوطه را انجام داده و در صورت ابتلا فرآیند درمان را شروع کند.
- انجام آزمایش ایدز